Dans le langage courant, l’hypercholestérolémie correspond, à une augmentation ou un excès du cholestérol LDL, donc du « mauvais cholestérol », qui est un facteur de risque cardiovasculaire. Il peut être responsable de maladies cardiovasculaires telles qu’un infarctus du myocarde, un accident vasculaire cérébral ou une artériopathie oblitérante des membres inférieurs.
L’hypercholestérolémie fait partie des pathologies de la famille des hyperlipidémies ou dyslipidémies. Dans ce groupe, on trouve également l’hypertriglycéridémie qui est un excès de triglycérides dans le sang avec des conséquences relativement similaire à l’hypercholestérolémie.
Dans la naturopathie, l’hypercholestérolémie est considérée comme une surcharge colloïdale.
Les valeurs qui représentent une hypercholestérolémie ont été présentées dans cet article sur les taux de cholestérol.
L’hypercholestérolémie est une surcharge colloïdale
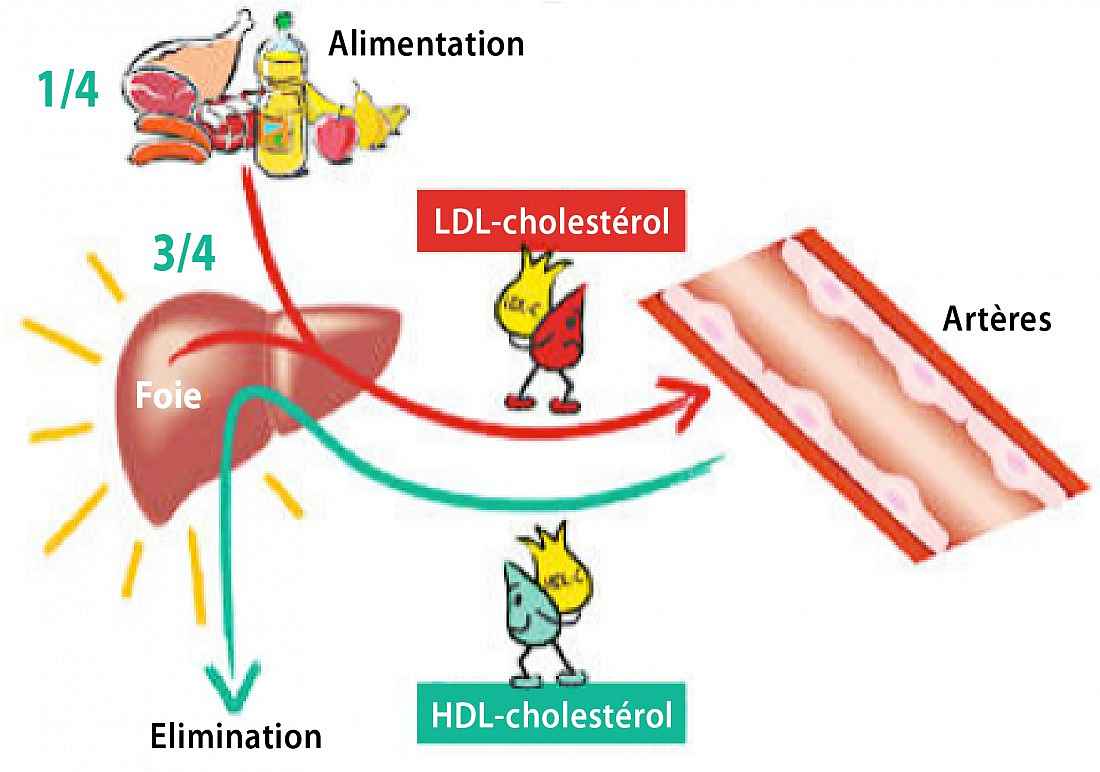
70 % du cholestérol sont de source endogène, seulement 30 % sont de source alimentaire
L’hypercholestérolémie représente en France et dans le monde un enjeu majeur de Santé Publique. Ce n’est donc pas superflu de s’y intéresser un peu plus près.
L’hypercholestérolémie est une pathologie qui affecte le métabolisme des lipides (graisses). Le cholestérol est une substance produite par notre organisme lui-même (source endogène du cholestérol) ; elle peut également venir de l’extérieur, par le biais de notre alimentation (source exogène du cholestérol). Le cholestérol ressemble dans sa consistance à du gras.
L’hypercholestérolémie est un facteur qui est modifiable – mais seulement en partie – par notre régime alimentaire et nos habitudes de vie (voir plus bas). Mais il faut préciser que le cholestérol endogène représente environ 70 % du cholestérol total et est, par conséquent, peu sensible aux changements d’habitudes alimentaires. Nos changements interviendront seulement sur le reste (environ 30 %) qui est le cholestérol de source exogène. En changeant nos habitudes alimentaires, nous ne pouvons intervenir que sur cette partie. Cette disproportion notable entre le cholestérol endogène et le cholestérol alimentaire est un élément clé qu’il faut toujours avoir à l’esprit pour bien comprendre la subtilité de la régulation de la cholestérolémie.
Le cholestérol peut provoquer une surcharge en colles

En naturopathie, la surcharge colloïdale est un excès en colles. Les colles sont des substances qui n’ont pas de forme définie et persistante. Ce sont des substances sans structure fixe. Elles sont molles, arrondies et malléables.
Les glucides et les lipides (graisses) produisent des colles. Les colles ne sont pas solubles dans nos liquides du corps (humeurs).
Très proches dans leur composition des mucus sécrétés par les différentes muqueuses (digestives, pulmonaires, nasales, vaginales etc.), elles sont naturellement éliminées par celles-ci. Cela veut dire que les muqueuses prennent en charge l’excès de colles produit à la suite de la dégradation d’aliments trop riches en sucre et en graisse. Une surproduction de mucus quelconque et toujours un signe de surcharge colloïdale.
La surcharge colloïdale finira inévitablement dans une toxémie
Cette surcharge va avec le temps finir dans une toxémie plus ou moins importante. Le métabolisme du cholestérol concerne la toxémie endogène (venant de l’intérieur) et la toxémie exogène (venant de l’extérieur). La toxémie endogène résulte de l’activité normale du métabolisme. Aux origines de la toxémie endogène, on trouve les processus physiques, automatisés et normaux de notre organisme. On peut citer la digestion, la respiration etc. Les multiples voies métaboliques de notre organisme produisent naturellement des « déchets ».
Lors de la transformation de l’aliment et de son absorption au niveau intestinal par la voie sanguine (veine porte) ou lymphatique, les nutriments sont transportés vers les cellules, afin d’être utilisés par celles-ci. Si la qualité du sang et de la lymphe est modifiée par des surcharges de toutes natures comme les acides, radicaux libres, cholestérol LDL (mauvais cholestérol), triglycérides etc., l’acheminement des nutriments est perturbé et leur cible difficilement atteinte.
La sous-oxygénation par manque d’exercices physiques, la mauvaise qualité de l’eau consommée, le sous-fonctionnement des organes d’élimination (émonctoires qui filtrent les humeurs) sont autant facteurs supplémentaires qui ralentissent les échanges entre la cellule et son milieu.
Le cholestérol est une substance absolument vitale, s’il n’est pas présent en excès !
Tout d’abord, il faut bien retenir que le cholestérol est une substance vitale et un composant majeur de nos cellules. Il contribue à leur stabilité et au maintien de leurs structures. C’est donc une substance absolument indispensable à la vie. On le trouve sous forme de stérides (cholestérol estérifié) dans la plupart des tissus des vertébrés, et en particulier dans le foie, le cerveau, et la moelle épinière.
Pour plus de détails, veuillez consulter l’article sur le cholestérol « Cholestérol LDL et HDL – Définition, rôle et régulation »
C’est le cholestérol LDL en excès qui représente le vrai danger
Le cholestérol et les triglycérides sont transportés dans la circulation sanguine par des particules appelées « lipoprotéines ». Ce sont les lipoprotéines de basse densité (LDL ou Low Density Lipoprotein), populairement qualifiées de « mauvais cholestérol », qui transportent la majeure partie du cholestérol sanguin.
Des lipoprotéines d’un autre type, appelées « lipoprotéines de haute densité » (HDL ou High Density Lipoprotein), souvent appelées le « bon cholestérol », transportent le cholestérol vers le foie, où il est décomposé et éliminé. Des taux de HDL trop faibles sont associés à un plus grand risque de maladie du cœur. Alors – contrairement au cholestérol LDL – il faudrait veiller d’en avoir un taux élevé.
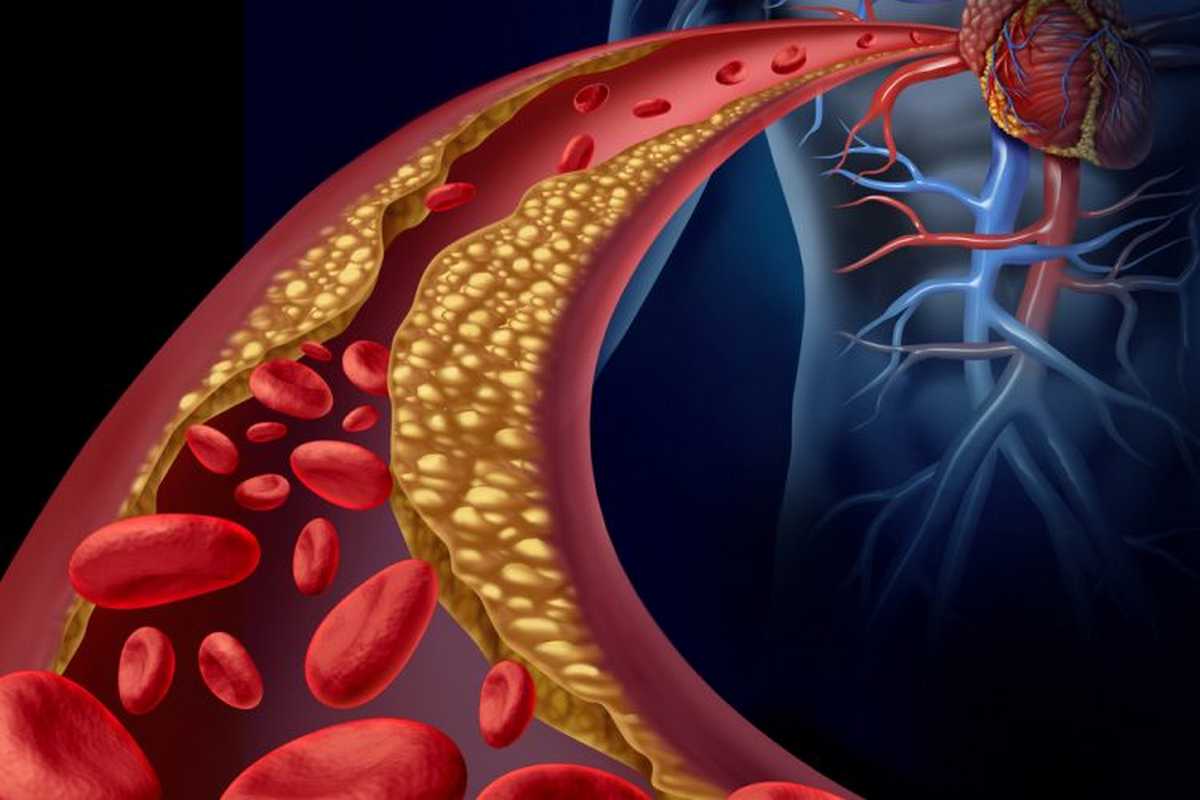
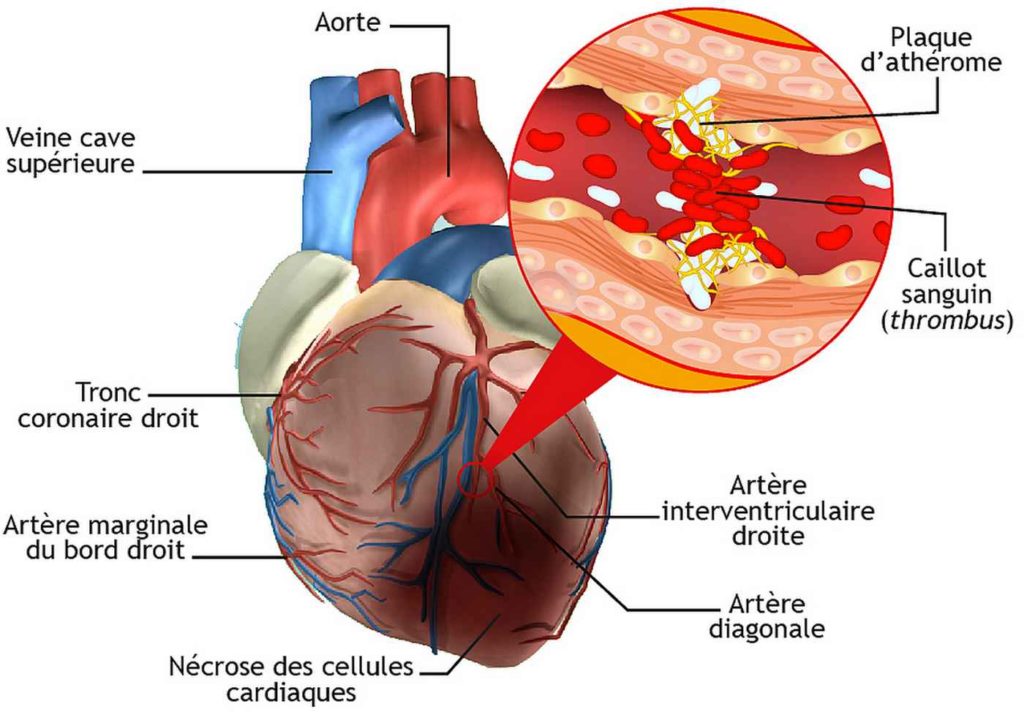
Le cholestérol LDL en excès se dépose dans la paroi des artères, notamment sur celles du cœur ce qui les obstrue, diminue l’apport de sang au muscle cardiaque (angine de poitrine) et favorise la formation d’un caillot (= thrombose) à l’origine d’un infarctus du myocarde. Les plaques comprennent également du calcium et d’autres composés. Il s’agit de plaque d’athérome. Le cholestérol HDL ne se déposera pas sur les parois des artères, comme c’est le cas du cholestérol LDL, puisqu’il prend un autre chemin métabolique pour être éliminé par le foie.
Les complications possibles et les facteurs de risque de l’hypercholestérolémie
Les plaques d’athérome et l’athérosclérose
L’augmentation de l’épaisseur de ces plaques entraîne une réduction de l’espace des artères dans lesquelles circule le sang et ainsi provoque une diminution du flux sanguin. Le médecin parlera de l‘athérosclérose.
A l’extrême, ces plaques, appelés plaques d’athérome, peuvent occlure totalement les artères.
Par ailleurs, dans certaines conditions, ces plaques d’athéromes peuvent se détacher de la paroi artérielle, souvent en se fragmentant. Ces petits morceaux de plaques sont propulsés par le flux sanguin jusque dans des tous petits vaisseaux où ils vont être piégés et ainsi boucher ces petits vaisseaux.
Artériosclérose ou athérosclérose ?
Les phénomènes d’artériosclérose ou d’athérosclérose sont des facteurs de risque cardiovasculaire très importants.
Les deux pathologies ne sont pas identiques, mais souvent interdépendantes. De façon générale, le terme sclérose désigne toute dégénérescence fibreuse d’un tissu ou d’un organe.
L’artériosclérose correspond au vieillissement des artères. Même si on peut considérer le vieillissement comme phénomène naturel, cette pathologie s’accompagne très souvent de dépôts lipidiques (cholestérol) sur la paroi interne des artères.
Alors, le médecin parlera de l‘athérosclérose. Dans ce cas, il s’agit d’une maladie artérielle chronique caractérisée par des dépôts de lipides dans les artères. Cette pathologie peut se présenter sans ou avec de l’artériosclérose, dépendant des conditions et de l’âge du patient.
L’athérosclérose et les plaques d’athérome sont potentiellement responsables, avec d’autres facteurs, d’événements graves tels que :
- Artères coronaires obstruées : angine de poitrine (angor) et infarctus du myocarde.
- Artères cérébrales obstruées : accidents vasculaires cérébraux (AVC) par thrombose d’une ou plusieurs artères irriguant le cerveau.
- Aorte : anévrisme aortique, dissection
- Infarctus du myocarde pouvant causer la mort ou l’insuffisance cardiaque.
- Accidents vasculaires cérébraux fréquemment responsable de lourdes séquelles altérant la qualité de vie voire le décès.
- Artères rénales obstruées : hypertension artérielle rénale par néphroangiosclérose (obstruction des artères et artérioles rénales).
- Artériopathie oblitérante des membres inférieurs avec pour conséquence d’abord une difficulté à la marche puis des lésions des jambes pouvant conduire à l’amputation.
- Insuffisance rénale chronique qui a son stade terminal peut nécessiter le recours à la dialyse.
Facteurs de risque ou facteurs aggravants en cas d’un taux de cholestérol LDL élevé

En cas d’un taux de cholestérol LDL élevé, il y a des facteurs de risque cardiovasculaires qui jouent un rôle important et qui se rajoutent au danger de développer une pathologie. Les facteurs de risque sont de deux types :
- Les facteurs non modifiables, par exemple :
- Age > 50 ans ;
- être de sexe masculin ;
- facteurs génétiques et héréditaires ;
- antécédents familiaux de maladies cardiovasculaires.
- Les facteurs modifiables (au moins en partie), par exemple :
- Trop d’acides gras saturés et acides gras trans ;
- excès en mauvais glucides, à index glycémique élevé (agissant sur les triglycérides) ;
- alimentation dévitalisée, industrielle, sans micronutriments (aliments biostatiques et biocidiques) ;
- trop de céréales raffinées, de sucres raffinées, d’huiles végétales raffinées ;
- hypertension artérielle HTA ;
- diabète ;
- obésité ;
- sédentarité et manque d’activité physique ;
- tabagisme ;
- consommation d’alcool (même une consommation modérée peut jouer un rôle) ;
- médicaments tels que diurétiques, contraceptifs, traitements hormonaux, anaboliques, corticoïdes, bêtabloquants, antidépresseurs ;
- une surcharge en compléments alimentaires synthétiques et non-biodisponibles ;
- contraceptifs oraux ;
- certaines maladies influencent directement le cholestérol, par exemple hypothiroïdie, maladie hépatique, tumeur ;
- stress émotionnel.
En cas d’hypercholestérolémie, le patient doit jouer sur les facteurs modifiables (et donc sur la part de 30 %) et essayer de les éliminer ou de les corriger au plus possible pour abaisser les taux.
Les facteurs influençant le taux de cholestérol HDL
Par contre, les facteurs d’augmentation ou de baisse du cholestérol HDL sont différents. On y retient pour l’augmentation :
- Age ;
- être de sexe féminin ;
- activité physique ;
- prise de médicaments hypolipémiants (surtout les fibrates) ;
- vitamine C (supplémentation à hautes doses) ;
- prise d’anti-épileptiques;
- prise d’insuline (diabétiques) ;
- utilisation d’oestro-progestatifs ;
- prédisposition génétique.
Facteurs de diminution du HDL (« bon cholestérol ») :
- Tabagisme ;
- utilisation de progestatifs.
Symptômes et signes de l’hypercholestérolémie
Il n’y a aucun symptôme ou signe de l’hypercholestérolémie. Seules les conséquences cardiovasculaires précédemment citées sont symptomatiques. Mais dans ce cas, il est déjà trop tard pour éviter une pathologie lourde.
Les patients hypercholestérolémiques ne ressentent pas ce problème et ne vont donc pas consulter leur médecin, laissant l’athérosclérose se développer pour aboutir à ses conséquences potentiellement gravissimes, d’où l’importance du dépistage et d’une prévention systématique de cette anomalie.
Hypercholestérolémie iatrogène ou due aux médicaments
Un certain nombre de médicaments sont susceptibles d’augmenter la cholestérolémie :
- Contraceptif oral (pilule) : en l’absence de facteur de risque associé (tabac y compris) et avec une alimentation pauvre en graisses saturées, la pilule peut normalement être prescrite jusqu’à un niveau de cholestérolémie totale égal à 3.00 g/L. Une pilule très faiblement dosée est toutefois recommandée. La pilule reste contre-indiquée en cas d’hypertriglycéridémie > 2.00 g/L.
- Certains traitements hormonaux substitutifs de la ménopause (THS).
- Certains bêtabloquants.
- Certains diurétiques thiazidiques.
- Rétinoïdes utilisés dans le traitement de l’acné.
- Corticoïdes.
L’influence des triglycérides sur l’hypercholestérolémie

Les triglycérides (TG) sont essentiellement portés par les VLDL (Very Low Density Lipoproteins) et dépendent en grande partie du métabolisme des sucres (glucides), plus précisément du glucose et du fructose ; ils sont délétères car pourvoyeurs d’athérome.
La teneur en cholestérol est d’environ 10 %. Mais en assumant ces fonctions de transport, le VLDL peut à nouveau se convertir en LDL.
En conclusion, des taux élevés de triglycérides peuvent avoir une influence sur la cholestérolémie. Et puisque les triglycérides sont directement influencés par les glucides, c’est la consommation en glucides qui a également, sur un chemin indirect, impact sur le taux de cholestérol.
Le taux normal des triglycérides est :
- Chez l’homme : 0,5 à 1,5 g/L ou 0,6 à 1,7 mmol/L ;
- chez la femme : 0,4 à 1,6 g/L ou 0,45 à 1,5 mmol/L.
Une hypertriglycéridémie isolée ne constitue pas un facteur indépendant de risque coronarien. Une hypertriglycéridémie doit toujours faire évoquer ou rechercher en combinaison avec d’autres facteurs à risque, comme par exemple :
- Obésité;
- consommation d’alcool, parfois même modérée ;
- trouble du métabolisme des glucides : diabète et/ou trouble de l’insuline ;
- insuffisance rénale;
- hypothyroïdie;
- origine médicamenteuse (contraceptif oral, dérivés de la vitamine A, diurétiques thiazidiques, bêtabloquants, corticothérapie) ;
- plus rarement : stress, hépatite virale, sida,pancréatite.
L’hypercholestérolémie est réversible !
L’hypercholestérolémie est l’un des principaux facteurs de risque des maladies coronariennes avec le tabac et l’hypertension artérielle mais… ce peut être réversible.
Statistiquement, une baisse de 1% du cholestérol réduit le risque cardiovasculaire de 2% !
Comment peut-on réduire le taux de cholestérol LDL ? En principe, il faut jouer sur les facteurs modifiables et exogènes cités plus haut, étant donné que la majorité des facteurs est endogène et donc inchangeable. Quelques pistes pourraient être :
Zoom sur les graisses saturées
Tout le monde le sait … il faut les diminuer ! Les graisses saturées sont mauvaises pour notre santé artérielle. Ou peut-être pas ? Peut-être est-il beaucoup plus important de bien les choisir que de les éliminer ! Regardons de plus près.
La graisse saturée est le sujet de beaucoup de controverse et les experts nutritionnistes ne s’accordent pas toujours sur ses conséquences sur la santé. Les raisons pour lesquelles les recherches sur les graisses saturée peuvent prêter à confusion sont diverses. Toutes les graisses saturées ne sont pas identiques. Une caractéristique importante des graisses est leur longueur, ou en d’autres termes le nombre d’atomes carboniques qu’elles contiennent.
La différence entre les acides gras saturés et insaturés se trouve dans leur liaison moléculaire et est donc d’ordre chimique. Un acide gras saturé possède des atomes de carbone totalement saturés en hydrogène. Chaque carbone porte le maximum d’hydrogènes possible. On ne peut pas ajouter d’hydrogène à la molécule : elle est saturée. Ainsi, la graisse saturée est plus stable, elle ne rancit que difficilement, elle supporte mieux la chaleur et elle est solide à température ambiante. Les acides gras insaturés restent, quant à eux, toujours liquides et possèdent un point de fumée nettement plus bas (ex. huiles végétales).
Les graisses saturées possèdent toutes d’autres chaînes moléculaires et ont donc un autre effet sur notre santé
Les chaînes moléculaires des graisses peuvent être courtes (contenant moins de six carbones), moyennes (6-10 carbones), longues (12-22 carbones) ou très longues (22 et plus). Les cellules de notre organisme traitent les graisses très différemment selon leur longueur de chaîne. Cela signifie que les graisses de longueurs différentes peuvent avoir des effets différents sur notre santé, et, dans la même logique sur notre taux de cholestérol.
Les graisses ayant un nombre pair d’atomes incluent le stéarate, trouvé principalement dans la viande, le fromage et les aliments cuits. Ces gras incluent aussi le palmitate, nom dérivé de l’huile de palme, mais qui est également trouvé dans les produits laitiers, la viande, le beurre de cacao et les huiles végétales entièrement hydrogénées.
Autre graisse possédant un nombre pair d’atomes est le myristate, qui peut être trouvée dans le beurre, la noix de coco et l’huile de palme.
Les graisses saturées composées d’un nombre impair d’atomes, dont les acides gras pentadécylique (ou pentadécanoïque) et les acides heptadécanoïque (ou margarique), proviennent principalement du bœuf et des produits laitiers.
Seulement les graisses saturées ultratransformées et industrielles sont mauvaises pour la santé !
Parce que les effets sur la santé des graisses saturées et la façon dont elles sont métabolisées sont si variés, il n’est ni utile ni opportun de les considérer collectivement comme ‘saines’ ou ‘malsaines’.
En principe, on peut faire une conclusion courte. Nos pires ennemies : les graisses saturées contenues dans les produits ultratransformés !
En réalité, une grande quantité des graisses saturées nocives proviennent des desserts et snacks riches en glucides (gâteaux, biscuits, pâtisseries et confiseries), du junk-food et de l’alimentation industrielle et raffinée (malbouffe) comme hamburgers, frites, pizza, chips, etc.) ou encore des produits laitiers industriels et sucrés (desserts lactés, yaourts sucrés, crèmes, pâtisseries, etc.).
On ne peut aucunement comparer un produit au lait cru, non-traité et biologique, à une crème industrielle qui contient du sucre raffiné, de la poudre de lait qui est un produit ultratransformé et du lait UHT de provenance plus que douteuse ! Que peut-on tirer comme conclusion ?
On peut facilement retenir que les acides gras saturés NATURELS peuvent être tout à fait bénéfiques pour notre santé, en quantité raisonnable, par contre les acides gras saturés contenus dans les produits agroalimentaires sont à bannir !
Autres pistes pour réduire l’hypercholestérolémie
- Éliminer complètement la consommation des acides trans. Les gras trans sont le résultat du raffinage et de l’hydrogénation industrielle qui modifie les molécules d’acides gras insaturés (huiles végétales insaturées comme par exemple huile de tournesol, maïs, soya etc.). Les acides gras trans peuvent également se former pendant la cuisson des huiles végétales à hautes températures comme la friture (frites ou beignets, par exemple). Dans tous les cas de friture, il ne joue aucun rôle si c’est fait industriellement ou à la maison, le résultat est le même, c’est-à-dire la formation de gras trans. Les gras trans sont à tout prix à éviter, chaque gramme de ces lipides industriels est de trop. Ils ont un effet inévitablement néfaste sur notre santé : ils augmentent le « mauvais » cholestérol et les triglycérides et mènent directement dans des maladies cardiovasculaires. Ils provoquent également la prolifération des cellules cancérigènes et tumorales, et augmentent drastiquement le risque du cancer de sein.
- Éviter tout produit transformé et ultratransformé de l’industrie agroalimentaire, contenant de céréales raffinées, sucres raffinés, huiles végétales raffinées et un excès de sel raffiné. De plus, les additifs alimentaires augmentent la toxémie et jouent un rôle concernant la surcharge des émonctoires ; le cholestérol est moins bien éliminé.
- Réduire les glucides à index glycémique élevé et se concentrer sur des glucides sains, pleins de fibres, et possédant un IG bas. Ceci réduira les triglycérides et par ce biais leur impact sur le cholestérol.
- Augmenter la consommation en fibres naturels.
- Augmenter la part d’aliments biogéniques et bioactifs, réduire en même temps les aliments biostatiques et biocidiques.
- Arrêter, si possible, la consommation de tabac et d’alcool.
- Augmenter l’activité physique et quotidienne pour une meilleure métabolisation et élimination des déchets métaboliques dont le cholestérol fait partie.
- Essayer de perdre de poids en cas de surpoids ou d’obésité.
- Revoir sa prise de certains médicaments qui peuvent augmenter le cholestérol (ex. anti-inflammatoires, diurétiques, contraceptifs, hormones, antidépresseurs, bêtabloquants, etc.).
- En cas de consommation de compléments alimentaires, bien veiller sur leur qualité (naturelle) et leur biodisponibilité. Les compléments synthétiques créent de la toxémie puisqu’ils ne peuvent être assimilés par notre organisme qu’à une infime partie.
- Réduire le stress au maximum par tous les moyens naturels et émotionnels (sans médicaments).
Hypocholestérolémie – Le contraire de l’hypercholestérolémie
Pour compléter cet article, il faut également mentionner l’existence de la pathologie de l’hypocholestérolémie. C’est une maladie rare et touche seulement 2 à 5 % de la population. Malheureusement, la plupart des gens sont plutôt concernés par l’hypercholestérolémie, vue les habitudes de vie peu saines de notre ère.
L’hypocholestérolémie est le contraire de l’hypercholestérolémie. Il s’agit d’une baisse pathologique du cholestérol. Elle porte le plus souvent sur le taux de cholestérol global, mais peut, parfois, n’affecter que l’une de ses composantes (cholestérol HDL ou LDL).
On parle d’hypocholestérolémie lorsque le taux sanguin est au-dessous de 1,50 g/L (sans médicaments ou autre intervention extérieure).
L’hypocholestérolémie, quand elle est secondaire, sera un signe d’appel ou de gravité pour un certain nombre de pathologies :
- Cancer,
- hyperthyroïdie,
- insuffisance hépatocellulaire (cellules du foie),
- dénutrition,
- malabsorption de nutriments,
- un signe d’accompagnement dans les états fébriles ou inflammatoires,
- dépressions.
Autres articles qui pourraient vous intéresser :
Colles et cristaux – Les colles et la surcharge colloïdale (Partie 1)
Taux de cholestérol – Les valeurs usuelles de la cholestérolémie
En cas de malaise ou de maladie, nous vous prions de consulter en tout cas un médecin ou un professionnel de la santé en mesure d’évaluer correctement votre état de santé. Le contenu de ce site https://naturolistique.fr et de ses pages annexées ne remplace en aucun cas le diagnostic d’un médecin.
https://naturolistique.fr ne permet pas de faire de diagnostic médical ou une recommandation de traitement médical pour aucune pathologie ou affection quelconque. Nous déclinons toute responsabilité en cas de mauvaise interprétation des conseils donnés.
En utilisant ce site https://naturolistique.fr , vous reconnaissez avoir pris connaissance de l’avis de désengagement de responsabilité et vous consentez à ses modalités.
Crédits/sources images:
- Pixabay, CC0 Public Domain
- Métabolisme du cholestérol : Science et Avenir
- Plaque d’athérome dans le myocarde : Santé sur le Net